Il piede diabetico, o piede neuropatico, è una complicanza cronica del diabete mellito: ecco cosa sapere su prevenzione, sintomi e trattamento.

Con l’espressione “piede diabetico” si indicano in maniera generica tutte le problematiche cliniche che colpiscono i piedi dei pazienti affetti da diabete mellito. Scopriamo insieme quali sono le cause e i rischi di questa condizione, imparando a individuarla tempestivamente per curarla con efficacia e velocità.
Piede diabetico: cos’è e quali sono le cause
Il diabete può provocare delle complicanze croniche agli arti inferiori.

Il piede diabetico, infatti, si manifesta a seguito di alterazioni del sistema nervoso periferico (naturopatie) e problemi di circolazione del sangue nelle arterie (vasculopatie).
Il danno neurologico causa insensibilità negli arti inferiori: il paziente può non accorgersi di cambi di temperature, ferite e ulcere poiché non riesce a percepire il dolore o lo avverte in modo attenuato.
Inoltre, la cattiva circolazione alle estremità inferiori può compromettere la capacità dei tessuti di riparare i danni cutanei. Così, anche piccoli tagli possono degenerare in gravi infezioni.
Tra i rischi di questa complicanza del diabete c’è non solo la cancrena e l’asportazione del piede, dovute alla diffusione delle infezioni, ma lo stesso pericolo di vita del paziente, qualora il danno si diffonda anche nei distretti limitrofi e non.
Potrebbe interessarti anche: Curva glicemica: valori, esame e collegamento con il diabete mellito
Come capire se si ha il piede diabetico: sintomi e fattori di rischio
Quali sono i sintomi del piede diabetico? Ecco i segnali per individuare questa complicanza del diabete.
- Sensazione di formicolio ai piedi;
- Presenza di ematomi e macchie sugli arti inferiori;
- Dolore ai polpacci;
- Gambe e piedi irrequieti anche a riposo;
- Sensazione di freddo ai piedi anche se al tatto risultano caldi;
- Lesioni tipiche, come ulcere su gambe e piedi.
Poiché il piede diabetico si manifesta a seguito di un peggioramento del diabete, è possibile che il paziente manifesti anche disturbi riconducibili alla patologia primaria da cui è affetto:
- Insufficienza renale;
- Cardiopatia ischemica;
- Scompenso della glicemia.
Ci sono alcuni pazienti diabetici maggiormente predisposti all’insorgenza di tale complicazione.
Ad acuire il rischio di piede diabetico è, innanzitutto, il fumo di sigaretta, che espone al pericolo di vasculopatia. Anche l’ipertensione, l’iperglicemia e la dislipidemia svolgono un ruolo nell’innesco di questa complicanza.
Potrebbe interessarti anche: Diabete, differente tra il mellito e l’insipido
Prevenzione, diagnosi e cura
Per prevenire l’insorgenza del piede diabetico è fondamentale che tutti i pazienti siano a conoscenza di questa complicazione e delle sue cause.
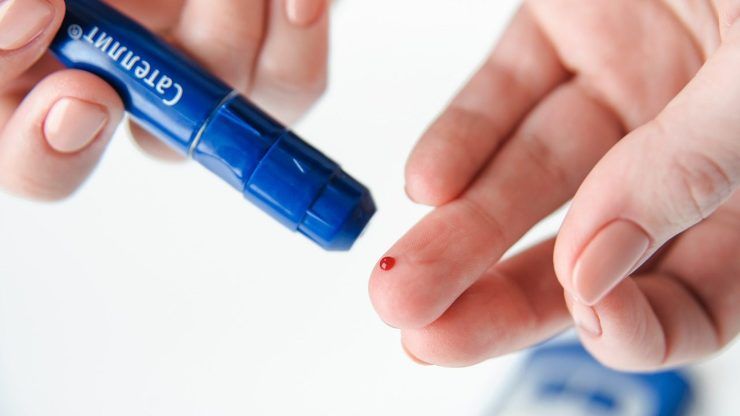
Tra i consigli da mettere in pratica per scongiurare questo rischio ci sono:
- Trattamento ottimale del diabete;
- Esami medici completi del piede da effettuare annualmente;
- Accurata ispezione regolare degli arti inferiori;
- Idratazione del piede;
- Uso di calze e scarpe morbide, che non comprimano l’arto;
- Non camminare a piedi scalzi;
- Evitare di usare fonti di calore diretto a contatto con il piede.
La diagnosi del piede diabetico avverrà dopo una serie di visite ed esami specifici. Il trattamento della complicazione dipende dalla situazione individuale del paziente.
A seconda del caso, si potrà intervenire chirurgicamente, oppure mediante trattamenti ambulatoriali e medicazioni.






